Есть же личности, которые вообще не считают нужным вести здоровый образ жизни. Рождаются они
Дело в том, что есть типы друзей, с которыми лучше не общаться, разорвать всякие
Со времен эпохи Нара (7 век), онъмедзи, как и синтоистские священники не меняют покрова
Талисман Венеры – это очень мощное энергетическое воздействие на сферу любви. Если вы создадите
Сова символизирует мудрость, пророческий дар, мощные обережные свойства. Нужно верить в талисман, тогда можно
Восточная философия Фен шуй принимает слона как символ силы и мудрости и часто применяет
Цитата сообщения кулема_ивановна Прочитать целикомВ свой цитатник или сообщество! Саламандра
Статуэтка Хотея привлекает в дом богатство, любовь, гармонию и удачу во всех сферах жизни,
Описание и что означает камень куриный бог. Как выглядит и как им пользоваться. Магические
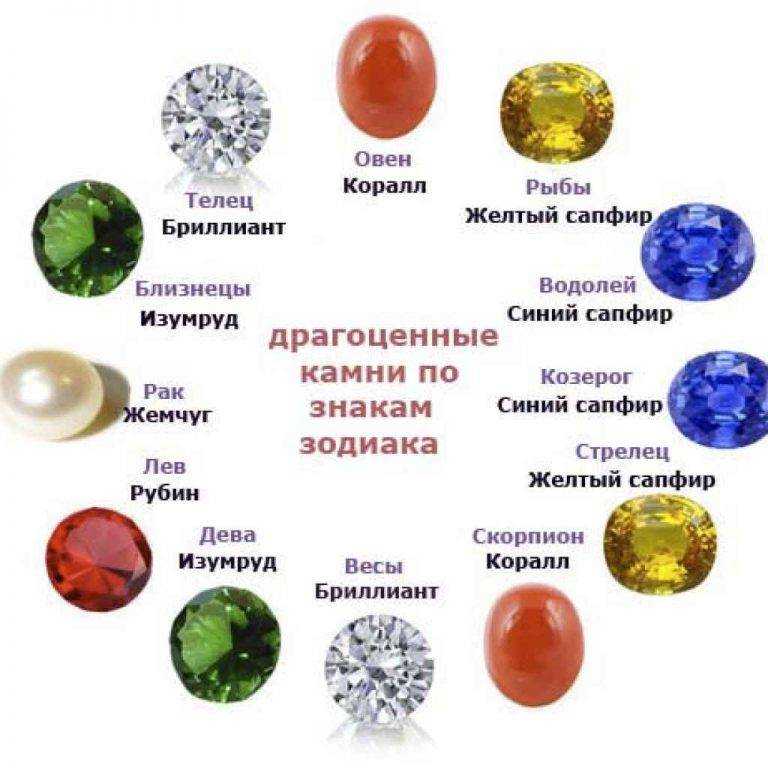
Какие камни и почему больше всего подходят по дате рождения по гороскопу представителям знака
Какой камень подходит Ракам по дате рождения, талисманы для женщин и мужчин. Список и
Как сделать талисман на удачу в учебе самостоятельно? Как активировать его? Как действует талисман?
Каждая девушка мечтает обрести любовь и счастье, выйти замуж, родить здоровых детей, и помочь
Тайные рунные скрипты помогут справиться с трудным финансовым положением и приумножить свое богатство. Если
Талисман черепахи считается символом крепкого здоровья, долголетия и защиты от негативного влияния, также придает
Талисман любви, амулеты на любовь и любовные обереги для мужчин и женщин. Как сделать
Оберег Велеса служит индивидуальным талисманом. Использовать его должен лишь сам владелец. Носить чужой амулет
Звезда Руси на 17 карте Таро. Восьмиконечный Мальтийский крест. Символы 4 богов и путь
Вепсская кукла — это мощный семейный оберег, помогающий женщине выйти замуж и защитить своих
Бабломет веник с деньгами стихи прикольные на юбилей женщине Здесь представлено огромное количество пожеланий
Что символизирует тату печать Велеса. Выбор подходящего стиля и эскиза. На каких участках тела
Символ Коловрат обозначает движение солнца и постоянное обновление необъятной Вселенной. Прежде чем его сделать
Значение тату Солнце в разных культурах, полное описание тату (включая черное, парное, славянское, полинезийское,